Vous ressentez une douleur vive sous le talon, notamment le matin en posant le pied par terre ou après un effort prolongé de marche ou de course ?
Elle peut s’étendre à la voûte plantaire et se calmer après quelques pas, mais revient souvent en fin de journée ou après une séance de sport intense ?
Vous souffrez peut-être d’une fasciapathie plantaire !
La fasciapathie plantaire se manifeste typiquement par :
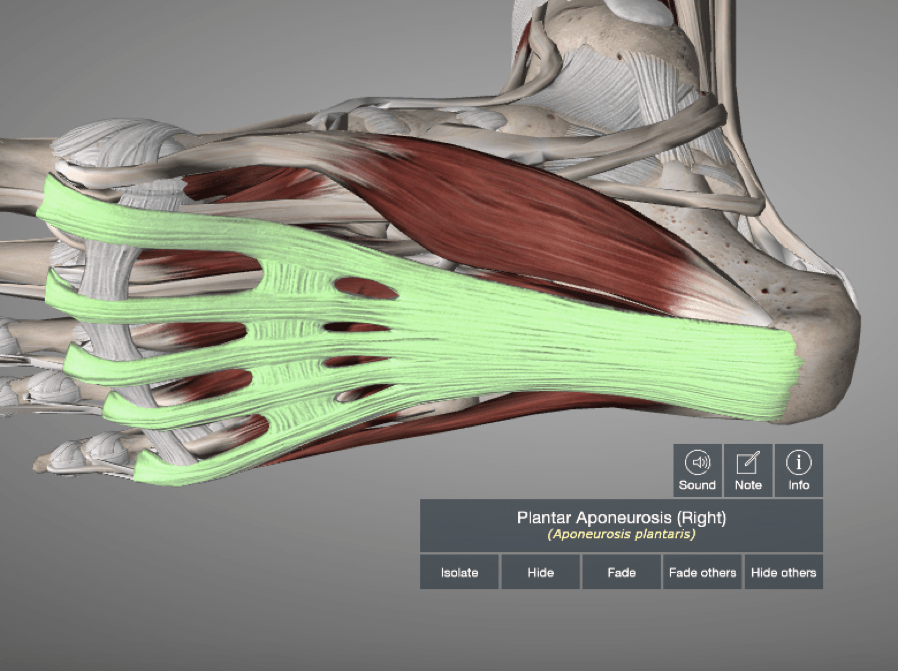
Le fascia plantaire est un tissu fibreux épais qui soutient la voûte plantaire et joue un rôle clé dans l’absorption des chocs et la propulsion du pied.
Elle peut être sursollicitée en cas de :
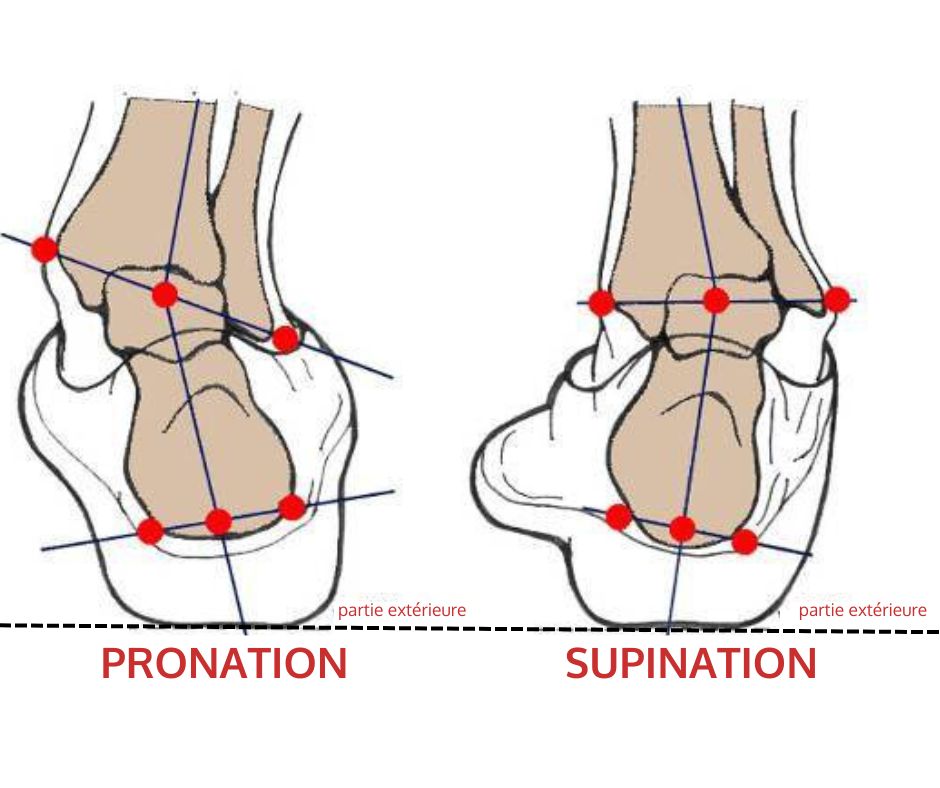
🔹 Hyperpronation ou pied plat
🔹 Surcharge pondérale : le poid augmente les contraintes mécaniques sur le fascia plantaire
🔹 Pied creux : voûte rigide et très tendue
🔹 Chaussures inadaptées :
🔹 Augmentation brutale d’activité (grosse randonnée, préparation d’un course ou travail debout prolongé)
🔹 Raideur de la chaine postérieur et tensions myofasciales
Une revue (Riddle & al., J Bone Joint Surg Am, 2003) souligne que les facteurs de risque les plus significatifs sont le surpoids, le port de chaussures plates, et une faible flexibilité du mollet.
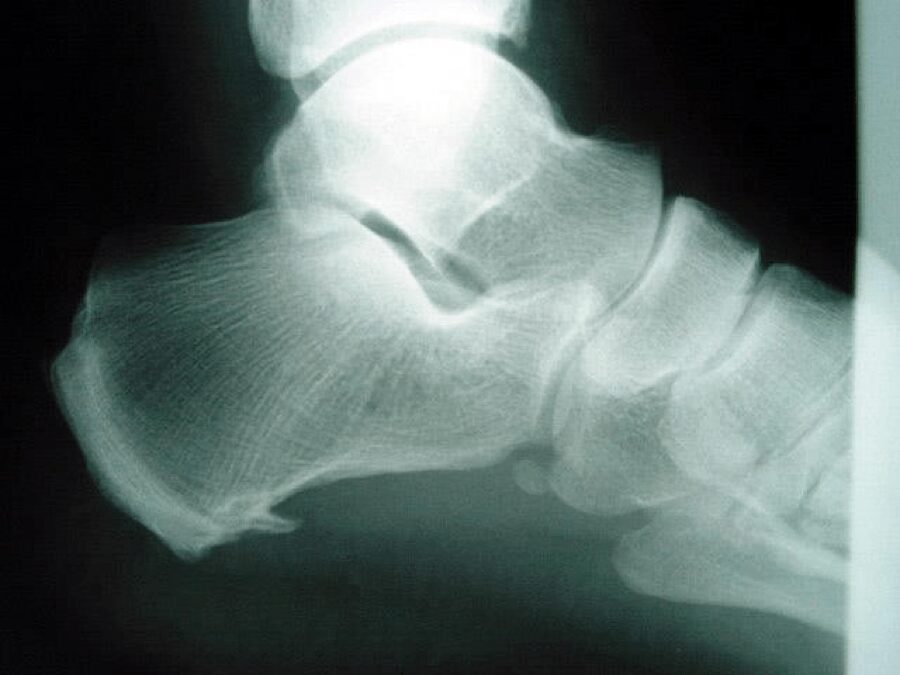
Il n’y a pas vraiment “d’épine” ! Ce qu’on observe à la radiographie est une calcification de l’enthèse du fascia plantaire c’est-à-dire là où il s’accroche sur le talon. Il y a un sur-tension : oui ! Mais c’est l’épine qui fait mal : non.
C’est les tissus autour de l’épine qui sont à l’origine des douleurs. En réduisant les tensions sur la chaine postérieure, les symptômes disparaîtront.
En phase aiguë :
Repos relatif : limitez la marche prolongée et les terrains durs
Chaussures de confort : amorti au talon, soutien de voûte, drop de 6-10 mm
Auto-massage de la voûte avec une balle ou un rouleau
Étirements doux du mollet et de la voûte plantaire
Application de glace localisée en fin de journée
Notre approche est biomécanique, individualisée et fonctionnelle, avec un objectif clair : réduire les contraintes sur le fascia plantaire et vos douleurs.
Dans notre cabinet, nous réalisons :
Objectif : corriger la mécanique, diminuer les contraintes et éviter la chronicité.
Une méta-analyse récente (Martin et al., JOSPT, 2021) a compilé les résultats de 26 études cliniques sur les traitements efficaces de l’aponévropathie plantaire :
. Les semelles orthopédiques sur mesure sont efficaces pour réduire les douleurs et améliorer la fonction à court et moyen terme
. Les étirements du fascia plantaire et du triceps sural sont recommandés en première intention
. L’échographie permet de visualiser un épaississement (>4 mm) de l’aponévrose, corrélé à la douleur
. Les ondes de choc extracorporelles montrent une bonne efficacité en cas de chronicité
. La chirurgie est rarement nécessaire et réservée aux cas rebelles après 6-12 mois de traitement conservateur
. La reprogrammation des charges et la gestion du stress mécanique sont les clés de la réussite à long terme
Conclusion :
« L’aponévropathie plantaire répond bien à une approche non invasive basée sur la biomécanique, les semelles orthopédiques et la rééducation. Le diagnostic précis et la personnalisation du traitement sont des facteurs clés de succès. »
Vous avez une douleur sourde, localisée dans une fesse, qui peut descendre dans la cuisse ou le mollet comme une sciatique, mais sans hernie discale visible à l’IRM ?
La position assise prolongée, la course ou les escaliers aggravent vos symptômes ?
Vous souffrez peut-être d’un syndrome du piriforme, un trouble musculo-nerveux encore trop souvent sous-diagnostiqué chez les sportifs et les personnes sédentaires.
{…}La sexologie : un pilier de votre santé globale
La sexologie clinique est une réelle discipline médicale et psychologique, reconnue comme un élément fondamental de la santé mentale par la Stratégie nationale de santé sexuelle 2017-2030, qui la considère comme un vecteur de bien-être physique, émotionnel et social..
Selon cette stratégie, la santé sexuelle englobe non seulement l’absence de troubles, mais aussi la possibilité de vivre une sexualité agréable, consentie, sécurisée, sans discrimination, avec accès à une information de qualité et à des soins adaptés.
Sur cette page, je souhaite que vous ressentiez ma bienveillance, mon écoute active, l’espace non-judgmental que je propose, et surtout que vous sachiez que vous êtes entre de bonnes mains, grâce à mes compétences professionnelles reconnues.